Инфа́ркт миока́рда (серде́чный при́ступ) возникает из-за полной или частичной окклюзии артерии, питающей сердце. Нарушение поступления крови к сердцу может привести к серьёзному повреждению или гибели сердечной мышцы. Инфаркт миокарда — состояние, угрожающее жизни, поэтому важно вызвать скорую помощь как можно скорее, если вы подозреваете его у себя или другого человека[1].
| Инфаркт миокарда | |
|---|---|
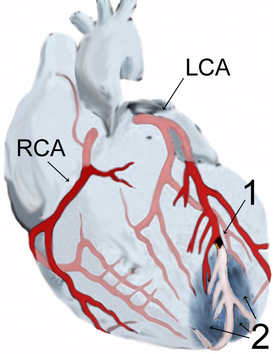 Диаграмма инфаркта миокарда (2) в области передней стенки (апикальный инфаркт) после закупорки ветви левой коронарной артерии | |
| МКБ-10 | I21-I22 |
| МКБ-10-КМ | I21 и I22 |
| МКБ-9 | 410 |
| OMIM | 608557 |
| DiseasesDB | 8664 |
| MedlinePlus | 000195 |
| eMedicine | med/1567 emerg/327 ped/2520 |
| MeSH | D009203 |
Как правило, симптомы инфаркта миокарда напоминают стенокардию, но с более интенсивной симптоматикой, включают одышку, давление, жжение или боль в груди, которая может иррадиировать в шею, левую руку, спину или челюсть, также это может быть тошнота, боль в животе. Набор и выраженность симптомов могут различаться: кто-то испытывает сильную боль, у кого-то она выражена слабо или вовсе отсутствует. «Безболевой» (его также называют «тихим») инфаркт миокарда чаще переносят пожилые и люди с сахарным диабетом. Женщины чаще мужчин при сердечном приступе сообщают о нетипичных симптомах, например, о боли в верхней части спины или плечах, головокружении, необычной усталости. Симптомы могут появляться и исчезать в течение нескольких часов[2][3][4].
Абсолютное большинство случаев инфаркта миокарда развивается у людей с ишемической болезнью сердца (ИБС). При ИБС стенки артерий, снабжающих кровью сердце, сужаются, в результате чего сердце получает меньше кислорода. Чаще всего сужение артерий происходит в результате отложения холестерина в стенках сосудов[1].
К факторам риска инфаркта миокарда относятся высокое давление и уровень холестерина, курение, лишний вес, сахарный диабет, недостаток физической активности. Менее распространённая причина сердечного приступа — спазм (сжатие) коронарных артерий (питающих сердце). Не до конца ясно, что может вызывать этот спазм, в числе возможных причин — употребление наркотических веществ, курение, сильный стресс (например, тяжёлая утрата, такое состояние ещё называют синдромом Такоцубо, или «синдромом разбитого сердца»)[5]. Спазм может возникать в артериях, не поражённых атеросклерозом. Ещё одна редкая причина сердечного приступа — расслоение (разрыв) стенки артерии[6][2][3].
Для диагностики сердечного приступа используют электрокардиограмму (ЭКГ), которая может показать признаки его наступления, и анализ крови на маркеры повреждения миокарда (тропонин). Кроме того, врачи могут применять и другие тесты, например, ангиографию, УЗИ сердца, снимки сердца с помощью рентгена, КТ или МРТ[7].
Лечение важно начать как можно быстрее. Для лечения используются медикаменты и хирургические процедуры, такие как чрескожное коронарное вмешательство и аортокоронарное шунтирование, цель которых — восстановить проходимость артерий[7][3]. Тактика лечения зависит от типа сердечного приступа, их два: инфаркт миокарда без подъёма сегмента ST (ИМбпST) и инфаркт миокарда с подъёмом сегмента ST (ИМпST). Первый тип означает, что артерия заблокирована частично, а второй тип значит полную блокировку[8][6].
После перенесённого инфаркта миокарда пациенту, как правило, рекомендуют изменение образа жизни и пожизненный прием медикаментозной терапии, например, статинов, антиагрегантов[9].
Факторы риска (Эпидемиология)
правитьНа 2020 год ишемическая болезнь сердца затрагивает 126 миллионов человек по всему миру. Мужчины болеют ИБС чаще, чем женщины. По данным ВОЗ, смертность от ишемической болезни сердца выше всего в России, Украине и США[10][11].
Острый инфаркт миокарда — самое серьёзное проявление ишемической болезни сердца. Он вызывает более 4 миллионов смертей в Европе и северной Азии. Каждый год в развитых странах на инфаркт миокарда приходится более трети смертей[12]. В Америке инфаркт миокарда происходит каждые 40 секунд. Средний возраст, в котором сердечный приступ случается у мужчин — 66 лет, у женщин — 72 года. В то же время, за последние 20 лет смертность в течение 6 месяцев после острого инфаркта миокарда снизилась[13][14].
ИМпST чаще встречается у мужчин[15]. Риск развития инфаркта миокарда и других сердечно-сосудистых заболеваний у женщин ниже. Причины этой разницы пока остаются неясными. Считалось, что эстроген может оказывать защитное действие, но эта теория не нашла подтверждения в исследованиях. Данные исследований свидетельствуют, что среди женщин меньше распространены факторы риска сердечно-сосудистых заболеваний: по сравнению с мужчинами они реже курят, имеют высокое давление, диабет и лишний вес. Кроме того, женщины лучше осведомлены о распространённых симптомах инфаркта миокарда[16][17].
Механизм развития и терминология
правитьСердце, как и любой орган и ткань человеческого тела, нуждается в кислороде. Артерии снабжают сердце насыщенной кислородом кровью. Если артерия, ведущая к сердцу, повреждена, кровоснабжение сердца может нарушаться или вовсе прекратиться. Тогда часть сердечной мышцы (миокард), оставшись без кислорода (ишемия), погибает — это состояние называется инфарктом миокарда[8].
При ишемической болезни сердца артерии сужаются из-за жировых отложений (бляшек) на стенках. Сужение артерии снижает приток крови к сердцу, что может вызывать боль и стеснение в груди, которую называют стенокардией. Если бляшка разрывается, формируется тромб, который может блокировать кровоток в артерии, ведущей к сердцу. Сердечный приступ может приводить к сердечной недостаточности — состоянию, при котором сердце не может перекачивать достаточное для нормального функционирования организма количество крови, угрожающим жизни нарушениям ритма или остановке сердца[8][3][6].
По результатам ЭКГ инфаркт миокарда разделяют на инфаркт миокарда без подъёма сегмента ST (ИМбпST) и инфаркт миокарда с подъёмом сегмента ST (ИМпST). Первый тип означает, что артерия заблокирована частично, а второй тип подразумевает полную блокировку[6].
В зависимости от патоморфологических, клинических и прогностических отличий могут выделять и другие типы инфаркта миокарда (ИМ). Согласно четвёртому универсальному определению инфаркта миокарда, существуют следующие типы инфаркта миокарда (часть из них связана с повреждением миокарда во время хирургических процедур)[5]:
- ИМ, вызванный разрывом или повреждением атеросклеротической бляшки;
- ИМ, связанный со снижением поступления кислорода в момент, когда потребность в кислороде повышена, например, во время кровотечения (резкое падение гемоглобина), из-за некоторых видов аритмий (тахиаритмия, брадиаритмия), спазма коронарных сосудов;
- ситуация, когда симптомы предполагают инфаркт миокарда, но человек умирает прежде, чем придут результаты анализов на маркеры повреждения миокарда или проведут ЭКГ;
- ИМ, связанный с чрескожным коронарным вмешательством (ЧКВ);
- ИМ, связанный с тромбозом стента после ЧКВ, что подтверждено во время ангиографии или аутопсии;
- ИМ, связанный с рестенозом (повторным сужением просвета артерии) внутри стента после ЧКВ;
- ИМ, связанный с аортокоронарным шунтированием.
Симптомы
правитьБоль
правитьСамые распространённые симптомы инфаркта миокарда — боль или дискомфорт в середине или левой части груди. Вместо боли могут быть ощущения давления, сжатия, жжения. Боль может распространяться на другие части тела — верхнюю часть живота, плечи, руки, шею, горло, нижнюю челюсть и зубы. Она появляется постепенно и длится больше нескольких секунд. Интенсивность боли у разных людей варьируется. Некоторые люди могут описывать это ощущение как боль при несварении желудка. Кто-то (чаще пожилые, люди с диабетом) при инфаркте могут совсем не испытывать боли[8][3][18].
Другие симптомы
правитьОстальные симптомы, которые могут возникать при инфаркте миокарда: одышка, тошнота, рвота, холодный пот, учащённое сердцебиение, слабость, головокружение, чувство тревоги, похожее на приступ паники[18][2][8]. Женщины во время инфаркта миокарда чаще мужчин испытывают одышку, тошноту и рвоту, боль в спине, плечах и челюсти[3][19].
«Безболевой» инфаркт миокарда
правитьИнфаркт миокарда может протекать без симптомов или с невыраженными симптомами — в этом случае его называют «безболевым» или «тихим» сердечным приступом[3]. Чаще всего «безболевой» инфаркт миокарда обнаруживают позже во время рутинной кардиограммы. Отсутствие симптомов затрудняет своевременную постановку диагноза и вторичную профилактику[20]. Частоту встречаемости «безболевого» сердечного приступа также сложно рассчитать — по разным данным, она составляет от 9-37 % до примерно половины всех случаев ИМ[5][21]. Чаще всего «безболевой» инфаркт миокарда встречается у пожилых, людей с диабетом[22].
Факторы риска
правитьФакторы риска инфаркта миокарда разделяются на модифицируемые (на них человек может повлиять) и немодифицируемые (на которые повлиять нельзя). Сочетание нескольких факторов риска увеличивает вероятность инфаркта миокарда и других сердечно-сосудистых заболеваний[3][23].
Модифицируемые
править- Курение повреждает кровеносные сосуды, повышает риск развития атеросклероза, образования тромбов. Сигаретный дым состоит более чем из 7000 химических веществ, поэтому пассивное курение также увеличивает риск сердечно-сосудистых заболеваний[23][24][25].
- Высокое давление (артериальная гипертензия) увеличивает нагрузку на сердце, повреждает артерии, питающие сердце кровью, и увеличивает риск сердечной, почечной недостаточности, инфаркта миокарда, инсульта. Артериальное давление обозначает силу, с которой кровь давит на стенки сосудов. Нормальным считается давление 120/80. Цифры 120—129/менее 80 расцениваются как повышенное давление, что увеличивает риск развития гипертонии. Рекомендации Американского колледжа кардиологии/Американской кардиологической ассоциации (American College of Cardiology/American Heart Association (ACC/AHA)) за 2017 год, выделяют несколько степеней повышения артериального давления, в том числе I — 130—139/80—89 и II — как минимум 140/90[2][26][27].
- Высокий уровень холестерина в организме. Холестерин создаётся в печени, часть попадает в организм с едой. Это вещество участвует в производстве гормонов, витамина D и жёлчных кислот, которые помогают переваривать пищу. Холестерин разделяют на два вида: липопротеины высокой плотности — «хороший», и липопротеины низкой плотности — «плохой». «Хороший» холестерин возвращается в печень и через неё покидает организм. Уровень «плохого» холестерина может повышаться из-за образа жизни, неправильного питания, генетических особенностей и вызывать формирование бляшек на стенках сосудов. Среди общей популяции (при низком сердечно-сосудистом риске) оптимальный уровень общего холестерина составляет около 3,8 ммоль/л, а липопротеинов низкой плотности — 2,6 ммоль/л[28][29][30][31], но гораздо более важным показателем, опрелеляющим риск возникновения атеросклероза, является коэффициэнт атерогенности, поэтому при расшифровке липидограммы в первую очередь нужно смотреть именно на него, а не на значения липопротеинов по отдельности и не на общий холестерин.
- Лишний вес — фактор риска высокого давления и уровня холестерина, метаболического синдрома, сахарного диабета, сердечно-сосудистых и других заболеваний[32]. Один из способов оценки степени лишнего веса основан на измерении соотношения окружности талии с окружностью бёдер или ростом. Согласно рекомендациям Всемирной организации здравоохранения, признаком ожирения считаются соотношение окружности талии и бёдер выше 0,90 у мужчин и 0,85 у женщин[33]. Показатели применимы для людей европеоидной расы, но могут отличаться для других рас[34].
- Под неправильным питанием подразумевается рацион с высоким содержанием холестерина, насыщенных жиров (красное и переработанное мясо — сосиски, ветчина, бекон) и трансжиров (выпечка, чипсы). Неправильное питание способствует повышению уровня холестерина, риска развития сахарного диабета и набору лишнего веса[3][9].
- Отсутствие физической активности может быть фактором риска заболеваний сердца даже само по себе и увеличить вероятность появления других факторов — лишнего веса, артериальной гипертензии, высокого уровня холестерина, диабета. Регулярные средние (быстрая ходьба, танцы) и интенсивные (бег, плавание) физические нагрузки снижают риск сердечно-сосудистых заболеваний и помогают контролировать уровень холестерина, вес, диабет[35][36][37].
- Высокий уровень глюкозы (сахара в крови) может повреждать кровеносные сосуды. Сахарный диабет, особенно неконтролируемый, повышает риск сердечно-сосудистых заболеваний[37][38].
Лишний вес, артериальная гипертензия и высокий уровень сахара в крови часто встречаются вместе — это сочетание называется метаболическим синдромом. У человека с метаболическим синдромом вдвое выше вероятность болезней сердца и в пять раз — сахарного диабета[3].
- Стресс — сильный фактор риска. Некоторые люди справляются со стрессом с помощью курения, употребления алкоголя, переедания и иных вредных привычек, что также считается факторами риска для здоровья сердца и сосудов[39]. Стресс также может приводить к повышению артериального давления[40], вызвать синдром Такоцубо («синдром разбитого сердца», стрессовая кардиомиопатия)[5]. В этом случае возникают симптомы, похожие на сердечный приступ, приток крови к сердцу приостанавливается или снижается, но не из-за блокировки или сужения артерии. Этот синдром преимущественно встречается у женщин[41].
Немодифицируемые
править- Риск сердечно-сосудистых заболеваний повышается с возрастом: у мужчин он становится выше с 45 лет, а у женщин — с 55 (после менопаузы)[3].
- Семейная история болезней сердца. Риск выше в случае болезней сердца у близких родственников (отец, мать, брат, сестра) в случае, если болезнь у мужчин диагностирована раньше 55 лет, а у женщин раньше 65 лет[3]. Если в семейном анамнезе есть сердечно-сосудистые заболевания, стоит проконсультироваться с врачом, с какого возраста начинать и как часто проходить обследования, какие показатели и факторы риска нужно контролировать[42].
- Преэклампсия — осложнение, которое, как правило, возникает после 20-й недели беременности у некоторых женщин. Частые симптомы преэклампсии — высокое артериальное давление, появление белка в моче, отёки. Без лечения преэклампсия может вызвать осложнения, опасные для матери и для ребёнка, например преждевременные роды или отслойку плаценты. Преэклампсия повышает риск сердечно-сосудистых заболеваний в будущем, в том числе инфаркта миокарда[3].
- Заболевание, вызванное новой коронавирусной инфекцией, повышает риск образования тромбов, что может привести к инфаркту миокарда, инсульту и другим осложнениям[43][44]. Поражение миокарда при COVID-19 может возникнуть даже если в анамнезе человека не было сердечно-сосудистых заболеваний[45].
Иные факторы риска. Социально-демографические, такие как низкий уровень образования, дохода, проживание в бедных районах увеличивают риск ишемической болезни сердца[46]. Сильные эмоции, например, гнев, горе могут повышать риск инфаркта миокарда, особенно у людей с уже существующими сердечно-сосудистыми заболеваниями[47][48]. Хронический стресс на работе (переработки, продолжительный рабочий день, высокие психологические требования) может стать фактором преждевременного развития ишемической болезни сердца у мужчин. Длительные стрессовые ситуации в семье также увеличивают этот риск[49][50]. Также к факторам риска относятся клиническая депрессия, панические атаки, тревожность[51].
Диагностика
правитьРаспространённость инфаркта миокарда среди тех, кто поступает в приёмные отделения с болью в груди, примерно следующая: 5—10 % ИМпST, 15—20 % ИМбпST, 10 % нестабильная стенокардия, 15 % другие сердечно-сосудистые заболевания, 50 % не сердечно-сосудистые заболевания. В частности, врачи должны исключить другие жизнеугрожающие состояния, такие как расслоение аорты, тромбоэмболия лёгочной артерии и пневмоторакс. Боль в груди также может быть симптомом других заболеваний, например панкреатита, холецистита, травмы груди, патологий шейного отдела позвоночника[52].
Как правило, инфаркт миокарда диагностируют с помощью следующих критериев: наличие симптомов, наличие или отсутствие подъёма сегмента ST на ЭКГ, повышенный уровень тропонина, обнаружение тромба с помощью ангиографии или компьютерной томографии[5][52].
Электрокардиограмма измеряет электрическую активность сердца: оно сокращается, при этом производит электрические сигналы, которые аппарат ЭКГ воспроизводит на бумаге. ЭКГ показывает, насколько быстро бьётся сердце, и фиксирует ритм (устойчивый или нерегулярный). ЭКГ подтверждает диагноз примерно в 80 % случаев. При диагностике инфаркта миокарда ЭКГ могут сделать несколько раз[53][3][8][54].
Чтобы определить маркеры повреждения миокарда, измеряют уровень сердечного тропонина — этот белок обычно не обнаруживается в крови и высвобождается только при некрозе миокарда и считается одним из наиболее специфичных инструментов лабораторной диагностики инфаркта миокарда. Уровень тропонина начинает расти через 2-3 часа и достигает пика через 24-28 часов[12][54].
В качестве диагностики применяют визуализацию, то есть набор методов, которые помогают получить изображения сердца. Она может быть неинвазивной (рентгенография, КТ или МРТ грудной клетки, эхокардиография) и инвазивной (ангиография). Рентгенография позволяет исключить альтернативные причины возникновения симптомов и проверить, не возникли ли осложнения после инфаркта миокарда. С помощью эхокардиографии (УЗИ сердца) можно визуализировать сердечную мышцу, увидеть, как клапаны сердца перекачивают кровь, оценить возможные повреждения[53][7].
Коронарная ангиография помогает определить, есть ли закупорка или сужение артерии. Во время этой процедуры врач вводит тонкую трубку (катетер) в организм через кровеносный сосуд в паху или руке, а через него — специальный краситель (контрастное вещество), который поможет обнаружить место закупорки или сужения. Патологию можно сразу устранить, установив стент — процедура называется чрескожное коронарное вмешательство (ЧКВ)[53][55].
Лечение
правитьПервая помощь
правитьИнфаркт миокарда требует от врачей немедленного начала лечения, поэтому крайне важно при первом подозрении на инфаркт миокарда вызвать скорую помощь[15]. Первая помощь при сердечном приступе[56][57]:
- Вызовите скорую помощь.
- Попросите человека сесть, скажите, что скорая помощь уже едет — возможно, это его немного успокоит. Положение сидя снимет нагрузку на сердце. Помогите ему снять тесную одежду.
- Спросите, принимает ли человек какие-то медикаменты для лечения сердечно-сосудистых заболеваний. Если лечащий врач рекомендовал человеку приём лекарств в случае сердечного приступа (например, препараты нитроглицерина, антиагреганты) — помогите ему принять их.
- Если человек потерял сознание и не дышит, необходимо начать сердечно-лёгочную реанимацию.
Реперфузионная терапия
правитьЛечение будет зависеть от типа инфаркта миокарда (ИМбпST или ИМпST). В частности, при ИМпST нужно как можно скорее провести реперфузионную терапию, то есть восстановить кровоток в артерии[15]. Цель лечения — насколько возможно спасти сердце, устранив причину и восстановив проходимость заблокированной артерии[8][7].
Чрескожное коронарное вмешательство
правитьЧрескожное коронарное вмешательство (ЧКВ) — предпочтительный вид реперфузионной терапии, направленный на восстановление кровотока в заблокированной артерии. Важно провести ЧКВ в течение 120 минут с момента обращения за медицинской помощью. Эта процедура начинается с проведения ангиографии — через кровеносный сосуд в паху или руке пациенту вводят катетер с контрастным веществом, чтобы обнаружить место и степень закупорки. За расположением катетера врач следит с помощью рентгеновского аппарата. Катетер оснащён специальным баллоном. Когда катетер достигает места сужения, баллон надувается, расширяя просвет артерии. Как правило, после этого врачи сразу устанавливают в артерию стент, чтобы снизить риск повторного сужения артерии в будущем[58][59][7] .
Эффективность подобной процедуры достигает 90 %, однако в некоторых случаях сужение может возникнуть снова — это состояние называется рестеноз. Рестеноз возникает в следующих случаях[59]:
- у 30 % пациентов, кому ЧКВ проводилось без установки стента;
- у 15 % пациентов с установленным металлическим стентом;
- у менее 10 % пациентов со стентом с лекарственным покрытием.
Ещё одно осложнение ЧКВ — образование сгустка крови внутри стента (тромбоз стента). Потенциально этот тромб может перекрыть кровоток и стать причиной инфаркта миокарда. Как правило, большинство тромбозов регистрируются в первые 30 дней после процедуры. Назначение антикоагулянтов — лекарств, предотвращающих формирование тромбов — позволяет решить эту проблему[59].
В случае, если невозможно провести стентирование в контрольные сроки, может быть выбран фибринолиз — введение препарата, растворяющего тромбы. После фибринолиза врачи могут провести отсроченное ЧКВ. Введение фибринолитика не показано людям с кровотечением, недавней травмой, инсультом в анамнезе, артериальной гипертензией, а также пациентам с ИМбпST[8].
Лекарственная терапия
правитьМедикаментозная терапия инфаркта миокарда может включать следующие препараты[58]:
- Обезболивающие облегчают боль и уменьшают активность симпатической нервной системы, что в свою очередь снижает нагрузку на сердце[15].
- Бета-адреноблокаторы помогают снизить нагрузку на сердечную мышцу, замедлить сердцебиение и уменьшить давление, в результате уменьшить повреждения сердца, вызванные ишемией[7].
- Блокаторы РААС (ренин-ангиотензин-альдостероновой системы) снижают артериальное давление и уменьшают нагрузку на сердце[3].
- Липидоснижающая терапия уменьшает количество холестерина в крови, что снижает риск другого сердечного приступа и инсульта[3].
- Антиагреганты предотвращают формирование новых тромбов и снижают риск повторного инфаркта миокарда[60].
- Антикоагулянты влияют на свертываемость крови. Лучше всего действуют в первые несколько часов после сердечного приступа[3].
Хирургическое лечение
правитьАортокоронарное шунтирование проводится, когда кровоток в заблокированной артерии нельзя восстановить с помощью ЧКВ (например, не позволяют анатомические особенности организма пациента) или у человека после инфаркта миокарда развились осложнения, такие как кардиогенный шок и поражение клапанов сердца. Во время этой операции врач берёт здоровую артерию или вену из организма человека и пересаживает её таким образом, чтобы кровь поступала по ней к сердцу в обход заблокированного места. Возможные осложнения этой операции: кровотечение, сердечная недостаточность, инсульт, инфекция, инфаркт миокарда, почечная недостаточность, смерть[8][61].
Реабилитация
правитьРеабилитация снижает смертность от сердечно-сосудистых заболеваний, количество госпитализаций, повышает качество жизни[62][63]. Реабилитация после инфаркта миокарда должна начинаться в больнице и продолжаться после возвращения домой. Она может включать в себя следующие мероприятия[58]:
- Изменение образа жизни — включает консультации по поводу снижения риска сердечно-сосудистых катастроф, контроль факторов риска.
- Физические упражнения — умеренные аэробные физические нагрузки минимум три раза в неделю не менее 30 минут в день. Уровень нагрузки определяется в зависимости от тяжести состояния.
- Работа со стрессом, тревогой и депрессией — скрининг с помощью опросников, психологическое консультирование и назначение лекарств в случае необходимости.
Физическую терапию, которая состоит из тренировок со специалистом, не стоит путать с физиотерапией (например, электрофорез, магнитофорез). Первая действительно имеет эффективность в реабилитации людей после инфаркта миокарда, инсульта, травм. Вторая не доказала свою эффективность и безопасность после инфаркта миокарда[64].
Прогнозы
правитьСмертность от острого инфаркта миокарда составляет примерно 30 %, ещё 5—10 % переживших инфаркт миокарда умирают в течение года после него. Прогноз человека зависит от многих факторов, в частности от того, насколько обширен был инфаркт, была ли проведена реперфузия (восстановлен ли кровоток в заблокированной артерии). Факторы, благоприятно влияющие на прогноз: успешная ранняя реперфузия (ЧКВ в течение 90 минут или фибринолиз в течение 30 минут после прибытия), сохранная функция левого желудочка сердца[65]. Факторы, ухудшающие прогноз: пожилой возраст, другие сопутствующие сердечно-сосудистые заболевания, сахарный диабет, отсроченная или неудачная реперфузия, плохо сохранённая функция левого желудочка, депрессия[66].
Возможные осложнения часто связаны с повреждением сердца, вызванным ишемией и могут приводить к аритмии, сердечной недостаточности (неповрёжденная часть сердца слишком мала и не справляется с работой), внезапной остановке сердца[2]. Другие возможные осложнения: кардиогенный шок, инсульт (может произойти из-за перемещения тромба в сосуды головного мозга после реваскуляризации или кровоизлияния в головной мозг на фоне антитромботической терапии)[12].
Кроме того, после инфаркта миокарда человек может испытывать стресс, тревогу, находиться в депрессии[67]. Так, лёгкие формы депрессии зафиксированы у 2/3 пациентов, находившихся в больнице из-за острого инфаркта миокарда, а тяжёлая депрессия — примерно 15 % всех пациентов с сердечно-сосудистыми заболеваниями. Это в несколько раз больше, чем в среднем в популяции. Существует гипотеза, что депрессия повышает риск неблагоприятного исхода и что у пациентов с депрессией, развившейся после инфаркта миокарда, в три раза повышается риск смерти[68].
Профилактика
правитьПрофилактика — набор мероприятий, направленных на устранение или минимизацию воздействия сердечно-сосудистых заболеваний (ССЗ). Профилактика действует на нескольких уровнях: на уровне популяции её задача — повышать осведомлённость людей о факторах риска и здоровом образе жизни (первичная профилактика), на индивидуальном уровне — работать с людьми с высоким риском развития сердечно-сосудистых заболеваний и людьми с установленными ССЗ (в этих случаях здоровый образ жизни дополняется медикаментозной терапией)[34]. Предотвращение повторных случаев инфаркта миокарда называется вторичной профилактикой[69].
Оценка риска поможет понять, кому в дополнение к изменению образа жизни нужна медикаментозная терапия. Оценить риск развития сердечно-сосудистых заболеваний можно с помощью различных систем и онлайн-калькуляторов. Оценка риска развития ССЗ в ближайшие 10 лет рекомендуется людям начиная с 40 лет. Если у человека высокий риск развития ССЗ, оценка риска и консультация с врачом должны проводиться раньше. По результатам врач может рекомендовать медикаменты, снижающие риски, например, препараты для контроля уровня артериального давления, холестерина в крови. Антиагреганты рекомендованы в качестве вторичной профилактики ССЗ, но их применение в качестве первичной профилактики вызывает всё больше противоречий. Так, вред от применения аспирина в этом случае может быть больше, чем польза (ацетилсалициловая кислота повышает риск кровотечений)[9][34] .
- Физическая активность — одна из основных мер профилактики, снижает смертность от сердечно-сосудистых и других заболеваний. Взрослым людям рекомендованы по крайней мере 150 минут умеренной или 75 минут высокой физической нагрузки в неделю (или комбинация нагрузок разной интенсивности), то есть 15—30 минут занятий 5 дней в неделю. Дополнительно риск снижается, если нагрузки увеличить до 300 минут умеренной или 150 минут интенсивной аэробной физической нагрузки в неделю. Виды умеренной физической активности: быстрая ходьба, танцы, работа по дому. К интенсивной физической нагрузке относятся бег, плавание, быстрая езда на велосипеде[9][34].
- Отказ от курения принесёт пользу для здоровья, даже если человек курит много лет[70]. Организм начнёт восстанавливаться почти сразу после последней выкуренной сигареты, в частности, через 20 минут снизится артериальное давление. Спустя 1—2 года сильно снижается риск сердечного приступа[71]. Врач может назначить медикаменты для лечения зависимости от никотина. В случае отказа от курения важна поддержка близких людей[9][34].
- Сбалансированное питание, рацион с высоким содержанием фруктов и овощей (5 порций), орехов, бобовых, рыбы (рекомендуется 2 порции в неделю, один раз выбирать жирную рыбу), цельнозерновых. Стоит снизить потребление насыщенных жиров (сосиски, красное мясо) и трансжиров (фастфуд, маргарин, магазинная выпечка)[72], продуктов с добавленным сахаром (торты, газировка, некоторые алкогольные напитки, шоколад), соли (не больше чайной ложки в день для взрослого человека), ограничить или исключить алкоголь[34][73]. Есть данные, что любое количество алкоголя вредит здоровью[74]. Однако они пока не повлияли на рекомендации по профилактике сердечно-сосудистых заболеваний: в частности, Европейское кардиологическое общество советует ограничить употребление алкоголя одной порцией в день для женщин (10 грамм алкоголя) и двумя для мужчин (20 грамм алкоголя)[34][75].
- Стремление к здоровому весу. Даже небольшая потеря веса принесёт организму пользу: снижение веса на 3—5 % может уменьшить уровень сахара в крови и риск диабета[76]. Снижение массы тела позволяет снизить сердечно-сосудистый риск. Клинически значимая потеря веса (≥ 5 % от исходного веса) связана с умеренным улучшением показателей артериального давления, уровня липопротеинов низкой плотности и глюкозы у людей с избыточным весом[9].
- Медикаментозная профилактическая терапия может включать препараты, снижающие артериальное давление, уровень холестерина в крови, антиагреганты, препараты, снижающие уровень сахара в крови у людей с сахарным диабетом[9].
См. также
правитьПримечания
править- ↑ 1 2 Heart attack. National Health Service (NHS) (2019). Дата обращения: 21 января 2021. Архивировано 24 января 2021 года.
- ↑ 1 2 3 4 5 Heart attack. Symptoms & causes. Mayo Foundation for Medical Education and Research (MFMER) (16 июня 2020). Дата обращения: 21 января 2021. Архивировано 19 января 2021 года.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 Heart Attack. National Heart, Lung, and Blood Institute (NHLBI) (2020). Дата обращения: 21 января 2021. Архивировано 28 февраля 2021 года.
- ↑ Heart Attack (Myocardial Infarction). Cleveland Clinic (18 июля 2019). Дата обращения: 21 января 2021. Архивировано 22 января 2021 года.
- ↑ 1 2 3 4 5 Fourth universal definition of myocardial infarction, 2019, с. 237–269.
- ↑ 1 2 3 4 What is a Heart Attack? American Heart Association (31 июля 2016). Дата обращения: 21 января 2021. Архивировано 20 января 2021 года.
- ↑ 1 2 3 4 5 6 Heart attack. Mayo Foundation for Medical Education and Research (MFMER) (16 июня 2020). Дата обращения: 21 января 2021. Архивировано 5 февраля 2021 года.
- ↑ 1 2 3 4 5 6 7 8 9 Guy S Reeder. Patient education: Heart attack (Beyond the Basics). UpToDate (20 августа 2020). Дата обращения: 21 января 2021. Архивировано 16 апреля 2021 года.
- ↑ 1 2 3 4 5 6 7 2019 ACC_AHA, 2019.
- ↑ Results from the Global Burden of Disease Study, 2020.
- ↑ Mortality From Ischemic Heart Disease, 2019.
- ↑ 1 2 3 Acute myocardial infarction, 2017, с. 197—210.
- ↑ Heart Disease and Stroke Statistics—2019, 2019.
- ↑ Acute Myocardial Infarction 1995-2015, 2017.
- ↑ 1 2 3 4 2017 ESC Guidelines for the management, 2018, с. 119—177.
- ↑ Heart Disease and Stroke Statistics—2020, 2020.
- ↑ Variations between women and men in risk factors, 2020, с. 97—109.
- ↑ 1 2 Symptoms. Heart attack. National Health Service (NHS) (2019). Дата обращения: 21 января 2021. Архивировано 10 января 2021 года.
- ↑ Heart Attack Symptoms in Women. American Heart Association (31 июля 2015). Дата обращения: 21 января 2021. Архивировано 4 августа 2018 года.
- ↑ Prevalence, Extent, and Independent Predictors of Silent Myocardial Infarction, 2013, с. 515—522.
- ↑ The danger of “silent” heart attacks. Harvard University (3 ноября 2020). Дата обращения: 26 января 2021. Архивировано 27 января 2021 года.
- ↑ Prevalence, incidence, predictive factors and prognosis of silent myocardial infarction: A review of the literature, 2011, с. 178—188.
- ↑ 1 2 Smoking and Your Heart. The National Heart, Lung, and Blood Institute (NHLBI) (2018). Дата обращения: 26 января 2021. Архивировано 19 декабря 2017 года.
- ↑ How Smoking Affects Heart Health. FDA (5 апреля 2020). Дата обращения: 26 января 2021. Архивировано 12 декабря 2019 года.
- ↑ Heart Disease and Stroke. Centers for Disease Control and Prevention (28 апреля 2020). Дата обращения: 26 января 2021. Архивировано 22 января 2021 года.
- ↑ Patient education: High blood pressure in adults (Beyond the Basics). UpToDate (декабрь 2020). Дата обращения: 26 января 2021. Архивировано 2 июня 2021 года.
- ↑ High blood pressure dangers: Hypertension's effects on your body. Mayo Foundation for Medical Education and Research (MFMER) (19 ноября 2019). Дата обращения: 26 января 2021. Архивировано 26 января 2021 года.
- ↑ Blood Cholesterol. National Heart, Lung, and Blood Institute (2018). Дата обращения: 26 января 2021. Архивировано 25 января 2021 года.
- ↑ Cholesterol and Statins Infographic. FDA (22 мая 2015). Дата обращения: 26 января 2021. Архивировано 26 декабря 2020 года.
- ↑ About Cholesterol. Centers for Disease Control and Prevention (6 февраля 2019). Дата обращения: 26 января 2021. Архивировано 25 января 2021 года.
- ↑ Guideline on the Management of Blood Cholesterol, 2019.
- ↑ Overweight and Obesity. The National Heart, Lung, and Blood Institute (NHLBI) (2019). Дата обращения: 26 января 2021. Архивировано 28 июля 2017 года.
- ↑ Waist Circumference and Waist–Hip Ratio, 2011.
- ↑ 1 2 3 4 5 6 7 2016 European Guidelines on cardiovascular disease prevention in clinical practice, 2016, с. 2315—2381.
- ↑ Lack of Physical Activity. Centers for Disease Control and Prevention (25 сентября 2019). Дата обращения: 26 января 2021. Архивировано 26 января 2021 года.
- ↑ American Heart Association Recommendations for Physical Activity in Adults and Kids. American Heart Association (18 апреля 2018). Дата обращения: 26 января 2021. Архивировано 22 января 2021 года.
- ↑ 1 2 Understand Your Risks to Prevent a Heart Attack. American Heart Association (30 июня 2016). Дата обращения: 26 января 2021. Архивировано 24 января 2021 года.
- ↑ Diabetes and stroke. Stroke Association (октябрь 2019). Дата обращения: 26 января 2021. Архивировано 30 октября 2020 года.
- ↑ Stress and Heart Health. American Heart Association (17 июня 2014). Дата обращения: 26 января 2021. Архивировано 26 января 2021 года.
- ↑ Chronic Psychosocial Stress and Hypertension, 2010, с. 10—16.
- ↑ Stress can cause a cardiac event that resembles a heart attack. The American Institute of Stress (3 апреля 2020). Дата обращения: 26 января 2021. Архивировано 26 января 2021 года.
- ↑ Know your risk: Family history and heart disease. National Heart Foundation of Australia (2019). Дата обращения: 26 января 2021. Архивировано 27 февраля 2021 года.
- ↑ Coronavirus disease 2019 (COVID-19): Hypercoagulability. UpToDate (19 января 2021). Дата обращения: 26 января 2021. Архивировано 21 января 2021 года.
- ↑ Interim Clinical Guidance for Management of Patients with Confirmed Coronavirus Disease (COVID-19). Centers for Disease Control and Prevention (8 декабря 2020). Дата обращения: 26 января 2021. Архивировано 2 марта 2020 года.
- ↑ Duane S Pinto, MD, MPH. Coronavirus disease 2019 (COVID-19): Myocardial infarction and other coronary artery disease issues. UpToDate (4 января 2020). Дата обращения: 26 января 2021. Архивировано 17 октября 2020 года.
- ↑ Socioeconomic Status, Functional Recovery, and Long-Term Mortality among Patients Surviving Acute Myocardial Infarction, 2013.
- ↑ Outbursts of anger as a trigger of acute cardiovascular events, 2014.
- ↑ Risk of acute myocardial infarction after the death of a significant person in one's life, 2012.
- ↑ Job strain as a risk factor for coronary heart disease, 2012.
- ↑ Marital status, marital strain, and risk of coronary heart disease or total mortality, 2007.
- ↑ CVD Prevention in Clinical Practice (European Guidelines on) Guidelines. European Society of Cardiology (2016). Дата обращения: 26 января 2021. Архивировано 23 января 2021 года.
- ↑ 1 2 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation, 2020.
- ↑ 1 2 3 Diagnosis. Heart attack. National Health Service (NHS) (2019). Дата обращения: 21 января 2021. Архивировано 10 января 2021 года.
- ↑ 1 2 A Maziar Zafari, MD, PhD, FACC, FAHA Professor of Medicine, Emory University School of Medicine; Chief of Cardiology, Atlanta Veterans Affairs Health Care System; Adjunct Professor of Medicine, Morehouse School of Medicine. Myocardial Infarction. Medscape.com (7 мая 2019). Дата обращения: 26 января 2021. Архивировано 25 января 2021 года.
- ↑ Percutaneous Coronary Intervention. The National Heart, Lung, and Blood Institute (NHLBI) (2020). Дата обращения: 26 января 2021. Архивировано 26 января 2021 года.
- ↑ Heart attack first aid. U.S. National Library of Medicine (10 ноября 2018). Дата обращения: 26 января 2021. Архивировано 3 марта 2021 года.
- ↑ First aid for someone who may be having a heart attack. The British Red Cross Society (2020). Дата обращения: 26 января 2021. Архивировано 25 января 2021 года.
- ↑ 1 2 3 Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (2020). Дата обращения: 26 января 2021. Архивировано 26 января 2021 года.
- ↑ 1 2 3 Julian M Aroesty, MD. Patient education: Stenting for the heart (Beyond the Basics). UpToDate (21 ноября 2019). Дата обращения: 26 января 2021. Архивировано 4 июня 2021 года.
- ↑ Aspirin and Heart Disease. American Heart Association (20 марта 2019). Дата обращения: 26 января 2021. Архивировано 26 января 2021 года.
- ↑ Julian M Aroesty, MD. Patient education: Coronary artery bypass graft surgery (Beyond the Basics). UpToDate (27 апреля 2020). Дата обращения: 26 января 2021. Архивировано 4 июня 2021 года.
- ↑ Cardiac rehabilitation, 2015.
- ↑ Exercise‐based cardiac rehabilitation for coronary heart disease, 2016.
- ↑ Ксения Петрова. Как выбрать реабилитационный центр. journal.tinkoff.ru/ (27 ноября 2020). Дата обращения: 26 января 2021. Архивировано 25 января 2021 года.
- ↑ A Maziar Zafari, MD, PhD, FACC, FAHA Professor of Medicine, Emory University School of Medicine; Chief of Cardiology, Atlanta Veterans Affairs Health Care System; Adjunct Professor of Medicine, Morehouse School of Medicine. Which factors are associated with a better prognosis of myocardial infarction (MI, heart attack)? Medscape.com/ (7 мая 2019). Дата обращения: 26 января 2021. Архивировано 24 января 2021 года.
- ↑ A Maziar Zafari, MD, PhD, FACC, FAHA Professor of Medicine, Emory University School of Medicine; Chief of Cardiology, Atlanta Veterans Affairs Health Care System; Adjunct Professor of Medicine, Morehouse School of Medicine. Which factors are associated with a worse prognosis of myocardial infarction (MI, heart attack)? Medscape.com/ (7 мая 2019). Дата обращения: 26 января 2021. Архивировано 21 января 2021 года.
- ↑ Prevalence of depression in survivors of acute myocardial infarction, 2006.
- ↑ Depression and cardiovascular disease, 2014, с. 1365–1372.
- ↑ The World Heart Federation Roadmap for Secondary Prevention of Cardiovascular Disease. World Heart Federation (2020). Дата обращения: 26 января 2021. Архивировано 4 февраля 2021 года.
- ↑ Benefits of Quitting. Centers for Disease Control and Prevention (23 сентября 2020). Дата обращения: 26 января 2021. Архивировано 24 января 2021 года.
- ↑ Health Benefits of Quitting Smoking Over Time. American Cancer Society (10 ноября 2020). Дата обращения: 26 января 2021. Архивировано 26 января 2021 года.
- ↑ Trans Fats. American Heart Association (23 марта 2017). Дата обращения: 26 января 2021. Архивировано 25 января 2021 года.
- ↑ 8 tips for healthy eating. National Health Service (NHS) (12 апреля 2019). Дата обращения: 26 января 2021. Архивировано 25 января 2021 года.
- ↑ Alcohol use and burden for 195 countries and territories, 1990–2016, 2018, с. 1015—1035.
- ↑ Dietary Guidelines for Alcohol. Centers for Disease Control and Prevention (29 декабря 2020). Дата обращения: 26 января 2021. Архивировано 26 января 2021 года.
- ↑ Strategies to prevent heart disease. Mayo Foundation for Medical Education and Research (MFMER) (26 октября 2019). Дата обращения: 26 января 2021. Архивировано 23 января 2021 года.
Литература
править- на русском языке
- Инфаркт миокарда : [арх. 3 января 2023] / Руда М. Я. // Излучение плазмы — Исламский фронт спасения [Электронный ресурс]. — 2008. — С. 475. — (Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов ; 2004—2017, т. 11). — ISBN 978-5-85270-342-2.
- на других языках
- Kristian Thygesen, Joseph S Alpert, Allan S Jaffe. Fourth universal definition of myocardial infarction (англ.) // European Heart Journal : Журнал. — 2019. — 14 January (vol. 40, no. 3). — doi:10.1093/eurheartj/ehy462.
- Donna K. Arnett, Roger S. Blumenthal, Michelle A. Albert. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines (англ.) // Circulation : журнал. — 2019. — 10 September (vol. 140, no. 11). — doi:10.1161/CIR.0000000000000678.
- Moien AB Khan, Muhammad Jawad Hashim. Global Epidemiology of Ischemic Heart Disease: Results from the Global Burden of Disease Study (англ.) // Cureus[англ.] : журнал. — 2020. — July (vol. 12, no. 7). — doi:10.7759/cureus.9349.
- Alexandra N. Nowbar, Mauro Gitto, James P. Howard, Darrel P. Francis, Rasha Al-Lamee. Mortality From Ischemic Heart Disease (англ.) // Circulation: Cardiovascular Quality and Outcomes : журнал. — 2019. — December (vol. 12, no. 6). — doi:10.1161/CIRCOUTCOMES.118.005375.
- Grant W Reed, Jeffrey E Rossi, Prof Christopher P Cannon. Acute myocardial infarction (англ.) // The Lancet : журнал. — 2017. — 14 January (vol. 389, no. 10065). — doi:10.1016/S0140-6736(16)30677-8.
- Emelia J. Benjamin, Paul Muntner, Alvaro Alonso. Heart Disease and Stroke Statistics—2019 Update: A Report From the American Heart Association (англ.) // Circulation : журнал. — 2019. — Vol. 139, no. 10. — doi:10.1161/CIR.0000000000000659.
- Etienne Puymirat, Tabassome Simon, Guillaume Cayla. Acute Myocardial Infarction: Changes in Patient Characteristics, Management, and 6-Month Outcomes Over a Period of 20 Years in the FAST-MI Program (French Registry of Acute ST-Elevation or Non-ST-Elevation Myocardial Infarction) 1995 to 2015 (англ.) // Circulation : журнал. — 2017. — 14 November (vol. 136, no. 20). — doi:10.1161/CIRCULATIONAHA.117.030798.
- Borja Ibanez, Stefan James, Stefan Agewall. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC) (англ.) // European Heart Journal : журнал. — 2018. — 7 January (vol. 39, no. 2). — doi:10.1093/eurheartj/ehx393.
- Salim S. Virani, Alvaro Alonso, Emelia J. Benjamin. Heart Disease and Stroke Statistics—2020. Update: A Report From the American Heart Association (англ.) // Circulation : журнал. — 2020. — Vol. 141, no. 9. — doi:10.1161/CIR.0000000000000757.
- Marjan Walli-Attaei, Philip Joseph, Prof Annika Rosengren, MD, Prof Clara K Chow. Variations between women and men in risk factors, treatments, cardiovascular disease incidence, and death in 27 high-income, middle-income, and low-income countries (PURE): a prospective cohort study (англ.) // The Lancet : журнал. — 2020. — 20 May (vol. 396, no. 10244). — doi:10.1016/S0140-6736(20)30543-2.
- Nisha Arenja, MD, Christian Mueller, MD, Niklas F. Ehl, MD. Prevalence, Extent, and Independent Predictors of Silent Myocardial Infarction (англ.) // The American Journal of Medicine[англ.] : Журнал. — 2013. — June (vol. 126, no. 6). — doi:10.1016/j.amjmed.2012.11.028.
- Prevalence, incidence, predictive factors and prognosis of silent myocardial infarction: A review of the literature (англ.) // Elsevier : Журнал. — 2011. — March (vol. 104, no. 3). — doi:10.1016/j.acvd.2010.11.013.
- Scott M.Grundy, Neil J.Stone, Alison L.Bailey. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Blood Cholesterol (англ.) // Journal of the American College of Cardiology[англ.] : Журнал. — 2019. — Vol. 73, no. 24. — ISSN 0735-1097/$36.00. — doi:10.1016/j.jacc.2018.11.003.
- Waist Circumference and Waist–Hip Ratio: Report of a WHO Expert Consultation. — в: World Health Organization, 2011. — Т. Geneva. — 39 с. — ISBN 978 92 4 150149 1.
- Massimo F Piepoli, Arno W Hoes, Stefan Agewall, Christian Albus. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts) (англ.) // European Heart Journal : Журнал. — 2016. — 1 August (vol. 37, no. 29). — doi:10.1093/eurheartj/ehw106.
- Tanya M. Spruill. Chronic Psychosocial Stress and Hypertension (англ.) // Current Hypertension Reports : Журнал. — 2010. — February (vol. 12, no. 1). — doi:10.1007/s11906-009-0084-8.
- David A. Alter, Barry Franklin, Dennis T. Ko. Socioeconomic Status, Functional Recovery, and Long-Term Mortality among Patients Surviving Acute Myocardial Infarction (англ.) // PLOS ONE : Журнал. — 2013. — 3 June. — doi:10.1371/journal.pone.0065130.
- Elizabeth Mostofsky, Elizabeth Anne Penner, Murray A Mittleman. Outbursts of anger as a trigger of acute cardiovascular events: a systematic review and meta-analysis (англ.) // European Heart Journal : Журнал. — 2014. — 1 June (vol. 35, no. 21). — doi:10.1093/eurheartj/ehu033.
- Risk of acute myocardial infarction after the death of a significant person in one's life: the Determinants of Myocardial Infarction Onset Study (англ.) // Circulation : Журнал. — 2012. — 24 January (vol. 125, no. 3). — doi:10.1161/CIRCULATIONAHA.111.061770.
- Mika Kivimäki, Solja T Nyberg, G David Batty, Eleonor I Fransson. Job strain as a risk factor for coronary heart disease: a collaborative meta-analysis of individual participant data (англ.) // The Lancet : Журнал. — 2012. — 27 October (vol. 380, no. 9852). — doi:10.1016/S0140-6736(12)60994-5.
- Elaine D Eaker, Lisa M Sullivan, Margaret Kelly-Hayes, Ralph B D'Agostino Sr, Emelia J Benjamin. Marital status, marital strain, and risk of coronary heart disease or total mortality: the Framingham Offspring Study (англ.) // Psychosomatic Medicine[англ.] : Журнал. — 2007. — July (vol. 69, no. 6). — doi:10.1097/PSY.0b013e3180f62357.
- 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC). 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC) (англ.) // European Heart Journal : Журнал. — 2020. — 29 August. — doi:10.1093/eurheartj/ehaa575.
- Hasnain M Dalal, Patrick Doherty, Rod S Taylor. Cardiac rehabilitation (англ.) // BMJ : Журнал. — 2015. — 29 September. — doi:10.1136/bmj.h5000.
- Exercise‐based cardiac rehabilitation for coronary heart disease (англ.) // Cochrane Database Syst Review : Журнал. — 2016. — January. — doi:10.1002/14651858.CD001800.pub3.
- Brett D Thombs, Eric B Bass, Daniel E Ford. Prevalence of depression in survivors of acute myocardial infarction (англ.) // Journal of General Internal Medicine[англ.] : Журнал. — 2006. — January (vol. 21, no. 1). — doi:10.1111/j.1525-1497.2005.00269.x.
- David L. Hare, Samia R. Toukhsati, Peter Johansson, Tiny Jaarsma. Depression and cardiovascular disease: a clinical review (англ.) // European Heart Journal : Журнал. — 2014. — 1 June (vol. 35, no. 21). — doi:10.1093/eurheartj/eht462.
- Alcohol use and burden for 195 countries and territories, 1990–2016: a systematic analysis for the Global Burden of Disease Study 2016 (англ.) // The Lancet : Журнал. — 2018. — 22 September (vol. 392, no. 10152). — doi:10.1016/S0140-6736(18)31310-2.
Ссылки
править- Онлайн-калькулятор для оценки риска развития сердечно-сосудистых заболеваний