ผู้ใช้:Thomas Walt
| วิกิพีเดีย:บาเบล | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| ||||||||||
| ผู้ใช้ตามภาษา | ||||||||||
|
Plan
[แก้]- Linezolid
- Pharmaceutical sciences
- Pharmaceutical care
- Community pharmacy
- Nuclear pharmacy
- Pharmaceutical marketing
- Veterinary pharmacist
Linezolid
[แก้]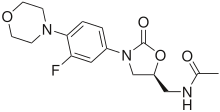 | |
 | |
| ข้อมูลทางคลินิก | |
|---|---|
| การอ่านออกเสียง | /lɪˈnɛzəlɪd/ li-nez-ə-lid, /lɪˈneɪzəlɪd/ |
| ชื่อทางการค้า | Zyvox, Zyvoxid, others |
| AHFS/Drugs.com | โมโนกราฟ |
| MedlinePlus | a602004 |
| ข้อมูลทะเบียนยา | |
| ระดับความเสี่ยงต่อทารกในครรภ์ | |
| ช่องทางการรับยา | ฉีดเข้าหลอดเลือดดำ, รับประทาน |
| รหัส ATC | |
| กฏหมาย | |
| สถานะตามกฏหมาย | |
| ข้อมูลเภสัชจลนศาสตร์ | |
| ชีวประสิทธิผล | ~100% (รับประทาน) |
| การจับกับโปรตีน | ต่ำ (31%) |
| การเปลี่ยนแปลงยา | ตับ (50–70%, CYP not involved) |
| ครึ่งชีวิตทางชีวภาพ | 4.2–5.4 ชั่วโมง (อาจสั้นกว่าในเด็ก) |
| การขับออก | ไต, และอุจจาระ |
| ตัวบ่งชี้ | |
| |
| เลขทะเบียน CAS | |
| PubChem CID | |
| DrugBank | |
| ChemSpider | |
| UNII | |
| KEGG | |
| ChEMBL | |
| NIAID ChemDB | |
| ข้อมูลทางกายภาพและเคมี | |
| สูตร | C16H20FN3O4 |
| มวลต่อโมล | 337.346 g/mol g·mol−1 |
| แบบจำลอง 3D (JSmol) | |
| |
| |
| | |
ไลเนโซลิด (อังกฤษ: Linezolid) เป็นยาปฏิชีวนะชนิดหนึ่งที่ใช้ในการรักษาโรคติดเชื้อที่มีสาเหตุมาจากเชื้อแบคทีเรียกรัมบวกที่ดื้อต่อยาปฏิชีวนะชนิดอื่น[1][2] ไลเนโซลิดสามารถออกฤทธิ์ฆ่าเชื้อแบคทีเรียกรัมบวกได้เกือบทุกสายพันธ์ุ รวมถึงเชื้อแบคทีเรียในสกุลสเตรปโตคอกคัส (Streptococcus), สกุลเอนเทอโรคอคคัสที่ดื้อต่อยาแวนโคมัยซิน (Vancomycin-resistant Enterococcus; VRE), และเชื้อสแตปฟิโลคอคคัส ออเรียสที่ดื้อต่อยาเมทิซิลลิน (Methicillin-resistant Staphylococcus aureus; MRSA)[3] ส่วนมากแล้วมักใช้ยานี้ในการรักษาโรคติดเชื้อดังข้างต้นบริเวณผิวหนังและในปอด อย่างไรก็ตาม ยานี้อาจถูกใช้ในโรคติดเชื้อแบคทีเรียอื่นได้เช่นกัน เช่น วัณโรคที่ดื้อต่อยารักษาวัณโรคสูตรปกติ[2][4] โดยยานี้สามารถบริหารยาได้ทั้งการฉีดเข้าหลอดเลือดดำ (intravenous) และการรับประทาน[2]
การใช้ยาไลเนโซลิดในระยะเวลาสั้นนั้นมีความปลอดภัยค่อนข้างสูง[1] ทั้งในกลุ่มผู้ป่วยปกติ และผู้ป่วยที่มีภาวะไตวายเรื้อรัง หรือโรคตับอักเสบ[2] อาการไม่พึงประสงค์ทั่วไปที่อาจเกิดขึ้นกับผู้ป่วยที่ได้รับยานี้ในช่วงสั้น ได้แก่ ปวดศีรษะ, ท้องเสีย, ผื่น, และอาเจียน[2] ส่วนอาการไม่พึงประสงค์ที่รุนแรงที่อาจเกิดขึ้นได้ในผู้ป่วยบางราย ได้แก่ กลุ่มอาการเซโรโทนิน (Serotonin syndrome), การกดไขกระดูก (Bone marrow suppression) และภาวะเลือดเป็นกรดแล็กติก (lactic acidosis) โดยความเสี่ยงต่อการเกิดอาการไม่พึงประสงค์ที่รุนแรงจะเพิ่มมากขึ้นอย่างมีนัยยะเมื่อใช้ยาไลเนโซลิดต่อเนื่องกันเป็นระยะเวลานานมากกว่า 2 สัปดาห์[2][5] ในบางครั้งการใช้ยานี้ต่อเนื่องเป็นระยะเวลานานอาจทำให้เกิดการทำลายเส้นประสาทส่วนปลายจนไม่สามารถฟื้นฟูกลับคืนสภาพเดิมได้ ซึ่งรวมถึงการทำลายเส้นประสาทที่ควบคุมการทำงานของการมองเห็นด้วย[5]
ไลเนโซลิดเป็นยาปฏิชีวนะอีกชนิดหนึ่งในยากลุ่มออกซาโซลิโดน (Oxazolidone)[2] เนื่องจากยาดังกล่าวมีคุณสมบัติในการยับยั้งการสังเคราะห์โปรตีนของแบคทีเรีย[6] ทำให้ยาดังกล่าวสามารถยับยั้งการเจริญเติบโตและฆ่าเชื้อแบคทีเรียได้[2] อย่างไรก็ตาม ถึงแม้ว่าในปัจจุบันจะมีนาปฏิชีวนะหลายชนิดที่ออกฤทธิ์ยับยั้งการสร้างโปรตีนของเชื้อแบคทีเรียได้เหมือนกับไลเนโซลิด แต่โดยแท้จริงแล้ว ไลเนโซลิดนั้นมีกลไกการออกฤทธิ์ที่แตกต่างไปจากยาปฏิชีวนะชนิดอื่น กล่าวคือ ยาดังกล่าวจะไปออกฤทธิ์ยับยั้งขั้นตอนแรกในการสร้างโปรตีน ในขณะที่ยาปฏิชีวนะอื่นนั้นจะออกฤทธิ์ในขั้นตอนที่เป็นลำดับถัดมา[6] ด้วยกลไกการออกฤทธิ์ที่แตกต่างจากยาปฏิชีวนะชนิดอื่นนี้ ทำให้อุบัติการณ์การดื้อต่อยาไลเนโซลิดของเชื้อแบคทีเรียในปัจจุบันยังอยู่ในระดับที่ค่อนข้างต่ำ (ข้อมูล ปี คศ. 2014)[7]
ไลเนโซลิดถูกค้นพบในช่วงกลางทศวรรต 1990 และได้รับการรับรองให้มีการผลิตเชิงการค้าในปี คศ. 2000[8][9] โดยถือเป็นหนึ่งในรายการยาที่จำเป็นขององค์การอนามัยโลก (World Health Organization's List of Essential Medicines) ซึ่งเป็นรายการยาที่มีความสำคัญเป็นลำดับแรกของระบบสุขภาพพื้นฐานของประชาชนในประเทศต่างๆ[10] ไลเน็กโซลิด (Linexolid) ถือเป็นชื่อการค้าแรกของยานี้[2] โดยต้นทุนยาในการรักษาผู้ป่วยในประเทศกำลังพัฒนาด้วยยานี้มีมูลค่าประมาณ 13.40 US$ ต่อวัน[11] ขณะที่ในสหรัฐอเมริกา จากข้อมูลในปี คศ. 2016 มีมูลค่าประมาณ 13.79 US$ ต่อวัน[12] จากการเปรียบเทียบต้นทุน-ประสิทธิผล (Cost-effectiveness analysis; CEA) พบว่าไลเนโซลิดมีความคุ้มค่ามากกว่ายาต้านเชื้อแบคทีเรียดื้อยาทางเลือกชนิดอื่นอย่างแวนโคมัยซิน (Vancomycin) อย่างมีนัยสำคัญ ทั้งนี้เนื่องจากการใช้ยาไลเนโซลิดนั้นสามารถปรับเปลี่ยนจากการบริหารยาโดยการฉีดเข้าหลอดเลือดดำมาเป็นการรับประทานได้เร็วกว่า ทำให้มีต้นทุนในการรักษาที่ต่ำกว่า[13]
การใช้ประโยชน์ทางการแพทย์
[แก้]โดยส่วนใหญ่แล้ว ไลเนโซลิดมักจะถูกนำมาใช้รักษาในกรณีที่เป็นโรคติดเชื้อแบคทีเรียที่มีอาการของโรครุนแรงและมีสาเหตุมาจากเชื้อแบคทีเรียกรัมบวกที่ดื้อยาปฏิชีวะชนิดอื่นๆ แต่ไม่ควรใช้ไลเนโซลิดในการรักษาโรคติดเชื้อแบคทีเรียที่มีสาเหตุมาจากเชื้อที่ยังคงมีความไวต่อยาปฏิชีวนะกลุ่มขอบเขตการรักษาแคบ (Narrow spectrum) อย่างยากลุ่มเพนิซิลลิน และกลุ่มเซฟาโลสปอริน ทั้งในสื่อสิ่งพิมพ์และเอกสารทางวิทยาศาสตร์ต่างก็ล้วนยกให้ไลเนโซลิดเป็น "ยาปฏิชีวนะที่ถูกสงวนไว้" (reserve antibiotic) กล่าวคือ ยาดังกล่าวจะถูกนำมาใช้ในกรณีที่จำเป็นเท่านั้น โดยจะจัดเป็น “ยาที่ถูกเลือกใช้เป็นอันดับสุดท้าย” (Drug of last resort) เพื่อใช้ในกรณีที่ภาวะติดเชื้อนั้นไม่สามารถบำบัดรักษาได้ด้วยยาปฏิชีวนะชนิดอื่น หรือเฉพาะโรคที่เกิดจากการติดเชื้อแบคทีเรียที่ดื้อต่อยาปฏิชีวนะหลายขนาน[14][15]
ในประเทศสหรัฐอเมริกา ยาไลเนโซลิดได้รับการรับรองจากองค์การอาหารและยาแห่งสหรัฐอเมริกา (U.S. Food and Drug Administration; FDA) เพื่อให้ใช้ในการบำบัดรักษาโรคติดเชื้อที่เกิดจากการติดเชื้อแบคทีเรียเอนเทอโรคอคคัส ฟีเซียม ที่ดื้อต่อยาแวนโคมัยซิน (Vancomycin-resistant Enterococcus faecium) ทั้งในกรณีที่มีการแพร่กระจายและไม่มีการแพร่กระจายของเชื้อดังกล่าวไปสู่กระแสเลือด, โรคปอดอักเสบจากการติดเชื้อในโรงพยาบาล (Nosocomial pneumonia หรือ hospital-acquired pneumonia) ที่มีสาเหตุมาจากการติดเชื้อแบคทีเรียสแตปฟิโลคอคคัส ออเรียส (Staphylococcus aureus) และสเตรปโตคอคคัส นิวโมเนียอี (Staphylococcus pneumoniae), การติดเชื้อแบคทีเรียที่ผิวหนังและโครงสร้างผิวหนังอย่างรุนแรง (Complicated skin and skin structure infections; cSSSI) ที่มีสาเหตุมาจากการติดเชื้อแบคทีเรียที่ยังไวต่อไลเนโซลิด ซึ่งรวมไปถึงแผลติดเชื้อที่เท้าของโรคเบาหวาน (diabetic foot infection) ยกเว้นการติดเชื้อที่กระดูกและไขกระดูก (osteomyelitis) ที่รุนแรง, และการติดเชื้อแบคทีเรียที่ผิวหนังและโครงสร้างผิวหนังที่ไม่รุนแรง ซึ่งมีสาเหตุมาจากการติดเชื้อแบคทีเรียสเตรปโตค็อกคัส ไพโอจีนัส (Streptococcus pyogenes) และสแตปฟิโลคอคคัส ออเรียส (S. aureua)[3] ทั้งนี้ บริษัทผู้ผลิตไม่แนะนำให้ใช้ยาดังกล่าวสำหรับการรักษาภาวะปอดอักเสบชุมชน (Community-acquired pneumonia; CAP) หรือการติดเชื้อที่กระดูกหรือเนื้อเยื่ออ่อนที่ไม่รุนแรง (Uncomplicated skin and soft tissue infections; cSSIIs) ถึงแม้ว่าจะมีเชื้อ MRSA เป็นเชื้อสาเหตุก็ตาม[3] แต่สำหรับในสหราชอาณาจักรนั้น มีเพียงภาวะปอดอักเสบและการติดเชื้อที่กระดูกหรือเนื้อเยื่ออ่อนที่ไม่รุนแรงเท่านั้นที่ถือเป็นข้อบ่งใช้ถูกกำหนดให้ระบุไว้บนฉยากยาของไลเนโซลิด[16]
ทั้งนี้ การใช้ไลเนโซลิดในเด็กและทารกนั้นมีความปลอดภัยในระดับเดียวกันกับการใช้ยาดังกล่าวในผู้ใหญ่[17]
การติดเชื้อในกระดูกและเนื้อเยื่ออ่อน
[แก้]การศึกษาโดยการวิเคราะห์อภิมาน (Meta-analysis) จากข้อมูลต่างๆที่ได้จากการศึกษาทดลองแบบสุ่มและมีกลุ่มควบคุม (Randomized controlled trials; RCTs) หลายการศึกษา พบว่า ไลเนโซลิดมีประสิทธิภาพมากกว่ายาปฏิชีวนะกลุ่มไกลโคเปปไทด์ (Glycopeptide antibiotics) อย่างแวนโคมัยซินและไทโคพลานิน รวมไปถึงยาปฏิชีวนะกลุ่มเบต้า-แลคแตม (β-lactam antibiotics) ในการรักษาการติดเชื้อในกระดูกและเนื้อเยื่ออ่อนที่มีสาเหตุมาจากเชื้อแบคทีเรียกรัมบวก[18] และมีการศึกษาขนาดเล็กหลายการศึกษาที่ให้ผลการศึกษายืนยันถึงประสิทธิภาพของไลเนโซลิตในการรักษาภาวะติดเชื้อแบคทีเรียกรัมบวกที่รุนแรงทุกชนิดที่เหนือกว่าไทโคพลานิน[19]
ในการรักษาแผลติดเชื้อที่เท้าจากโรคเบาหวาน (diabetic foot infections) นั้น การใช้ไลเนโซลิดจะมีราคาต้นทุนน้อยกว่าแต่กลับมีประสิทธิภาพในการรักษามากกว่าแวนโคมัยซิน[20] ในปี ค.ศ. 2004 ผลการศึกษาของการศึกษาแบบเปิด (Open-label study) พบว่า ไลเนโซลิดมีประสิทธิภาพเทียบเท่ากับแอมพิซิลลิน/ซัลแบคแตม (Ampicillin/sulbactam) และอะม็อกซีซิลลิน/กรดคลาวูลานิค (Amoxicillin/clavulanic acid) และมีประสิทธิภาพการรักษาเหนือกกว่าเป็นอย่างมากในการรักษาผู้ป่วยแผลติดเชื้อที่เท้าจากโรคเบาหวานที่ไม่มีกระดูกอักเสบติดเชื้อ (Osteomyelitis) ร่วมด้วย อย่างไรก็ตาม การใช้ไลเนโซลิดนั้นมีอัตราการเกิดอาการไม่พึงประสงค์จากยาได้มากกว่าอย่างมีนัยสำคัญทางสถิติ[21][22] อย่างไรก็ตาม การศึกษาแบบการวิเคราะห์อภิมานในปี ค.ศ. 2008 ซึ่งใช้ผลลัพธ์ที่ได้จากการศึกษาทดลองแบบสุ่มและมีกลุ่มควบคุมจำนวน 18 การศึกษามาวิเคราะห์ พบว่า การใช้ไลเนโซลิดสำหรับข้อบ่งใช้นี้นั้นเกิดความล้มเหลวในการรักษาได้ไม่แตกต่างไปจากยาปฏิชีวนะชนิดอื่น ไม่ว่าผู้ป่วยจะมีภาวะกระดูกอักเสบติดเชื้อร่วมด้วยหรือไม่ก็ตาม[23]
ทั้งนี้ นักวิจัยบางท่านได้ให้คำแนะนำเพิ่มเติมว่า ควรใช้ยาปฏิชีวนะชนิดอื่นที่มีราคาถูกกว่าและมีต้นทุนประสิทธิผลสูง 2 ชนิดร่วมกันก่อน เช่น ไตรเมโธพริม/ซัลฟาเมธอกซาโซล (Trimethoprim/sulfamethoxazole) กับไรแฟมพิซิน หรือคลินดามัยซิน อย่างใดอย่างหนึ่ง ก่อนที่จะมีการใช้ไลเนโซลิดในการรักษาการติดเชื้อในกระดูกและเนื้อเยื่ออ่อน โดยอิงตามผลการทดสอบความไวของเชื้อสาเหตุต่อยาปฏิชีวนะชนิดต่างๆ[22][24]
ภาวะปอดอักเสบ
[แก้]ผลการศึกษาทางคลินิกในปี ค.ศ. 2008 พบว่า ความสำเร็จในการรักษาภาวะปอดอักเสบด้วยไลเนโซลิดกับยาปฏิชีวนะอื่น ได้แก่ ยาปฏิชีวนะกลุ่มไกลโคเปปไทด์และยาปฏิชีวนะกลุ่มเบต้า-แลคแตม ไม่มีความแตกต่างกันจนถึงระดับที่มีนัยสำคัญทางสถิติ[18] แนวทางการรักษาโรคปอดอักเสบชุมชนของสมาคมโรคทรวงอกแห่งประเทศสหรัฐอเมริกา (American Thoracic Society; ATS) และสมาคมโรคติดเชื้อแห่งสหรัฐอเมริกา. (Infectious Diseases Society of America; IDSA) ได้ให้คำแนะนำว่า ควรสงวนไลเนโซลิดไว้ใช้ในกรณีที่มีผลกาตรวจเพาะเชื้อยืนยันแล้วว่าเชื้อสาเหตุที่ก่อให้เกิดโรคนั้น คือ MRSA หรืออาการแสดงทางคลินิกที่อาจเข้าได้กับการติดเชื้อ MRSA [25] ทั้งนี้ แนวทางการรักษาของสมาคมโรคทรวงอกแห่งสหราชอาณาจักร (British Thoracic Society; BTS) ไม่แนะนำให้ใช้ไลเนโซลิดเป็นทางเลือกแรกในการรักษา ถึงแม้ว่าเชื้อสาเหตุจะเป็นเชื้อ MRSA ก็ตาม โดยแนะนำให้ใช้ไลเนโซลิดเป็นทางเลือกรองรองจากแวนโคมัยซินเท่านั้น[26] อย่างไรก็ตาม ไลเนโซลิดสามารถใช้ในการรักษาโรคปอดอักเสบชุมชนได้ในกรณีที่เชื้อสาเหตุมีการดื้อต่อยากลุ่มเพนนิซิลลิน[25]
แนวทางการรักษาของประเทศสหรัฐอเมริกานั้นสามารถใช้ได้ทั้งไลเนโวลิดและแวนโคมัยซินอย่างใดอย่างหนึ่งเป็นการรักษาทางเลือกแรกในการรักษาโรคปอดออักเสบในโรงพยาบาลที่มีสาเหตุมาจากการติดเชื้อ MRSA (Hospital-acquired MRSA pneumonia)[27] อย่างไรก็ตาม ผลการศึกษาทางคลินิกบางการศึกษาพบว่า ไลเนโซลิดนั้นมีประสิทธิภาพในการรักษาโรคปอดออักเสบในโรงพยาบาลดังข้างต้นได้ดีกว่าแวนโคมัยซิน
อ้างอิง
[แก้]- ↑ 1.0 1.1 Marino PL, Sutin KM (2007). "Antimicrobial therapy". The ICU book. Hagerstown, MD: Lippincott Williams & Wilkins. p. 817. ISBN 0-7817-4802-X.
{{cite book}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 2.8 "Linezolid". The American Society of Health-System Pharmacists. สืบค้นเมื่อ 8 December 2016.
- ↑ 3.0 3.1 3.2 Pfizer (2010-07-16). "Zyvox (linezolid) Label Information" (PDF). สืบค้นเมื่อ 2011-04-02.
- ↑ The selection and use of essential medicines: Twentieth report of the WHO Expert Committee 2015 (including 19th WHO Model List of Essential Medicines and 5th WHO Model List of Essential Medicines for Children) (PDF). WHO. 2015. pp. 31–33. ISBN 9789240694941. สืบค้นเมื่อ 8 December 2016.
- ↑ 5.0 5.1 "Linezolid Side Effects in Detail - Drugs.com". www.drugs.com. สืบค้นเมื่อ 11 December 2016.
- ↑ 6.0 6.1 Swaney SM, Aoki H, Ganoza MC, Shinabarger DL (December 1, 1998). "The Oxazolidinone Linezolid Inhibits Initiation of Protein Synthesis in Bacteria" (PDF). Antimicrobial Agents and Chemotherapy. 42 (12): 3251–5. ISSN 0066-4804. PMC 106030. PMID 9835522.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Mendes, RE; Deshpande, LM; Jones, RN (April 2014). "Linezolid update: stable in vitro activity following more than a decade of clinical use and summary of associated resistance mechanisms". Drug resistance updates : reviews and commentaries in antimicrobial and anticancer chemotherapy. 17 (1–2): 1–12. PMID 24880801.
Emergence of resistance has been limited... It is still uncertain whether the occurrences of such isolates are becoming more prevalent.
- ↑ Li, Jie Jack; Corey, E. J. (2013). Drug Discovery: Practices, Processes, and Perspectives (ภาษาอังกฤษ). John Wiley & Sons. p. 6. ISBN 9781118354469.
- ↑ Torok, Estee; Moran, Ed; Cooke, Fiona (2009). "Chapter 2 Antimicrobials". Oxford Handbook of Infectious Diseases and Microbiology (ภาษาอังกฤษ). OUP Oxford. ISBN 9780191039621.
- ↑ "19th WHO Model List of Essential Medicines (April 2015)" (PDF). WHO. April 2015. สืบค้นเมื่อ May 10, 2015.
- ↑ "Linezolid". International Drug Price Indicator Guide. สืบค้นเมื่อ 8 December 2016.
- ↑ "NADAC as of 2016-12-07 | Data.Medicaid.gov". Centers for Medicare and Medicaid Services. สืบค้นเมื่อ 11 December 2016.
- ↑ Grau S, Rubio-Terrés C (April 2008). "Pharmacoeconomics of linezolid". Expert Opinion on Pharmacotherapy. 9 (6): 987–1000. doi:10.1517/14656566.9.6.987. ISSN 1465-6566. PMID 18377341.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Wroe, David (2002-02-28). "An antibiotic to fight immune bugs". The Age. สืบค้นเมื่อ 2009-05-16.
- ↑ Wilson AP, Cepeda JA, Hayman S, Whitehouse T, Singer M, Bellingan G (August 2006). "In vitro susceptibility of Gram-positive pathogens to linezolid and teicoplanin and effect on outcome in critically ill patients" (PDF). Journal of Antimicrobial Chemotherapy. 58 (2): 470–3. doi:10.1093/jac/dkl233. ISSN 0305-7453. PMID 16735420.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ [No authors listed] (2009-06-24). "Zyvox 600 mg Film-Coated Tablets, 100 mg/5 ml Granules for Oral Suspension, 2 mg/ml Solution for Infusion – Summary of Product Characteristics (SPC)". electronic Medicines Compendium. สืบค้นเมื่อ 2009-07-03.
- ↑ Herrmann DJ, Peppard WJ, Ledeboer NA, Theesfeld ML, Weigelt JA, Buechel BJ (December 2008). "Linezolid for the treatment of drug-resistant infections". Expert Review of Anti-infective Therapy. 6 (6): 825–48. doi:10.1586/14787210.6.6.825. ISSN 1478-7210. PMID 19053895.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ 18.0 18.1 Falagas ME, Siempos II, Vardakas KZ (January 2008). "Linezolid versus glycopeptide or beta-lactam for treatment of Gram-positive bacterial infections: meta-analysis of randomised controlled trials". Lancet Infectious Diseases. 8 (1): 53–66. doi:10.1016/S1473-3099(07)70312-2. ISSN 1473-3099. PMID 18156089.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) Structured abstract with quality assessment available at DARE. - ↑ Tascini C, Gemignani G, Doria R และคณะ (June 2009). "Linezolid treatment for gram-positive infections: a retrospective comparison with teicoplanin". Journal of Chemotherapy. 21 (3): 311–6. doi:10.1179/joc.2009.21.3.311. ISSN 1120-009X. PMID 19567352.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|authors=(help)CS1 maint: uses authors parameter (ลิงก์) - ↑ Chow I, Lemos EV, Einarson TR (2008). "Management and prevention of diabetic foot ulcers and infections: a health economic review". PharmacoEconomics. 26 (12): 1019–35. doi:10.2165/0019053-200826120-00005. ISSN 1170-7690. PMID 19014203.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Lipsky BA, Itani K, Norden C (January 2004). "Treating foot infections in diabetic patients: a randomized, multicenter, open-label trial of linezolid versus ampicillin-sulbactam/amoxicillin-clavulanate". Clinical Infectious Diseases. 38 (1): 17–24. doi:10.1086/380449. ISSN 1058-4838. PMID 14679443.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ 22.0 22.1 Pigrau, C; Almirante, B (April 2009). "Oxazolidinones, glucopéptidos y lipopéptidos cíclicos" [Oxazolidinones, glycopeptides and cyclic lipopeptides] (PDF). Enfermedades Infecciosas y Microbiología Clínica (ภาษาสันสกฤต). 27 (4): 236–46. doi:10.1016/j.eimc.2009.02.004. PMID 19406516.
- ↑ Vardakas KZ, Horianopoulou M, Falagas ME (June 2008). "Factors associated with treatment failure in patients with diabetic foot infections: An analysis of data from randomized controlled trials". Diabetes Research and Clinical Practice. 80 (3): 344–51. doi:10.1016/j.diabres.2008.01.009. ISSN 0168-8227. PMID 18291550.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Grammatikos A, Falagas ME (2008). "Linezolid for the treatment of skin and soft tissue infection". Expert Review of Dermatology. 3 (5): 539–48. doi:10.1586/17469872.3.5.539.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ 25.0 25.1 Mandell LA, Wunderink RG, Anzueto A และคณะ (March 2007). "Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults". Clinical Infectious Diseases. 44 (Suppl 2): S27–72. doi:10.1086/511159. ISSN 1058-4838. PMID 17278083.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|authors=(help)CS1 maint: uses authors parameter (ลิงก์) - ↑ BTS Pneumonia Guidelines Committee (2004-04-30). "BTS guidelines for the management of community acquired pneumonia in adults – 2004 update" (PDF). British Thoracic Society. สืบค้นเมื่อ 2009-06-30.
- ↑ American Thoracic Society; Infectious Diseases Society (February 2005). "Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia" (PDF). American Journal of Respiratory and Critical Care Medicine. 171 (4): 388–416. doi:10.1164/rccm.200405-644ST. ISSN 1073-449X. PMID 15699079.